آزمایش مایع نخاعی (آزمایش LP یا Lumbar Puncture)
LP چیست؟ در آزمایش مایع نخاعی به روش پونکسیون کمری (آزمایش LP یا Lumbar Puncture)، نخاعی از طریق یک سوراخ کوچک در کمر بدست میآید. در این روش، در حالی که در حالت نشسته روی یک طرف دراز کشیدهاید یا به جلو خم میشوید، ناحیهای از کمر شما تمیز میشود و داروی بی حسی تزریق میشود. پس از این سوزنی کوچک و توخالی وارد میشود و مقدار کمی مایعات نخاعی CSF با یک سرنگ خارج میشود و برای آزمایش ارسال میشود. این آزمایش با نام پونکسیون کمر یا اسپینال تپ نیز شناخنه میشود.
مایع مغزی نخاعی (CSF) یک مایع شفاف و بی رنگ است که مغز و نخاع را احاطه کرده است. در حالی که عملکرد اصلی CSF عملکرد کوسن مانند برای مغز در جمجمه و خدمت به عنوان کمک فنر برای دستگاه عصبی مرکزی است، CSF همچنین مواد مغذی و مواد شیمیایی را که از خون فیلتر شدهاند را به جریان درمیآورد و مواد زائد را از مغز خارج میکند. در بیماری ام اس، آسیب به میلین باعث میشود که نوع خاصی از پروتئین ها به درون مایعات نخاعی رها شوند. هنگامی که این پروتئین ها در مایع نخاعی شناسایی میشوند اما در خون دیده نمیشوند، بیماری ام اس میتواند یکی از تشخیصهای احتمالی باشد.
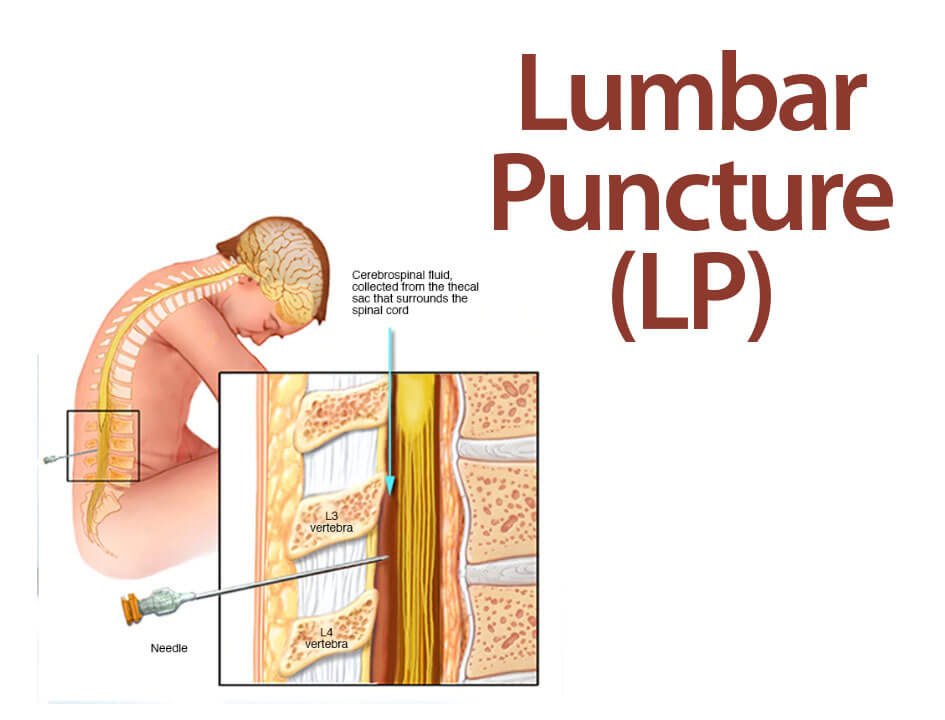
آزمایش مایع نخاعی با سوراخ کردن کمر با سوزن در قسمت تحتانی کمر شما انجام میشود. در هنگام سوراخ شدن کمر، یک سوزن بین دو استخوان کمر (مهرهها) وارد میشود تا نمونهای از مایع مغزی نخاعی خارج شود. این مایع است که مغز و نخاع شما را محاصره میکند تا از صدمه در امان باشند.
آزمایش مایع نخاعی می تواند به تشخیص عفونتهای جدی مانند مننژیت کمک کند. همچنین میتواند به تشخیص برخی اختلالات دستگاه عصبی مرکزی، مانند سندرم گیلن باره و ام اس و یا سرطانهای مغز یا نخاع کمک کند. بعضی اوقات نیز پزشکان برای تزریق داروهای بیحسی یا داروهای شیمی درمانی به مایع مغزی نخاعی از سوراخهای کمری استفاده می کنند.
آزمایش ال پی در ام اس
CSF مبتلایان به ام اس معمولاً شامل موارد زیر است:
- گروه مشخصی از پروتئین به نام باندهای الیگوکلونال
- افزایش سطح پروتئین
این یافته ها نشانگر پاسخ ایمنی غیرطبیعی در دسنگاه عصبی مرکزی است و ممکن است نشاندهنده بیماری ام اس باشد. مهم است که بدانید پاسخ ایمنی غیر طبیعی در CSF در تعدادی از بیماریهای دیگر نیز یافت میشود، بنابراین آزمایش ال پی، آزمایش اختصاصی برای بیماری ام اس نیست. در افرادی که تشخیص صحیح بیماری ام اس دارند ، ۵-۱۰٪ از اختلالات در CSF را نشان نمیدهند. بنابراین، تجزیه و تحلیل CSF به خودی خود نمیتواند تشخیص ام اس را تأیید یا رد کند. این نتایج به همراه تاریخچه، معاینه عصبی، MRI و سایر آزمایشها به کار میرود تا به تشخیص دقیق کمک کند.
آزمایش LP به چه منظور انجام میشود؟
دلایل ممکن برای تصمیم پزشک به انجام آزمایش LP:
- برای تجزیه و تحلیل آزمایشگاهی مایع مغزی نخاعی
- برای اندازه گیری فشار مایع مغزی نخاعی
- برای تزریق داروی بیحسی (عموما برای زایمان)، داروهای شیمی درمانی یا سایر داروها
- برای تهیه تصاویر تشخیصی از جریان مایعات، تزریق رنگ (میلوگرافی) یا مواد رادیواکتیو (cisternography)
اطلاعات حاصل از تجزیه و تحلیل مایع مغزی نخاعی به تشخیص این موارد کمک میکند:
- عفونتهای جدی باکتریایی، قارچی و ویروسی از جمله مننژیت، آنسفالیت و سفلیس
- خونریزی در اطراف مغز (خونریزی زیر شکم)
- برخی سرطانهای مغز یا نخاع
- برخی از بیماریهای التهابی سیستم عصبی مانند ام اس و سندرم گیلن باره
خطرات:
اگرچه پونکسیونهای کمر به طور کلی بیخطر شناخته میشوند، اما خطراتی نیز به همراه دارند. شامل:
- سردرد پونکسیون کمری. تا ۲۵ درصد از افرادی که پونکسیون کمری انجام میدهند بعداً به علت نشت مایعات به بافت های اطراف دچار سردرد می شوند.
سردرد به طور معمول چند ساعت تا دو روز بعد از LP شروع میشود و ممکن است با تهوع، استفراغ و سرگیجه همراه باشد. سردرد معمولاً هنگام نشستن یا ایستادن وجود دارد و پس از دراز کشیدن برطرف میشود. این سردرد ممکن است از چند ساعت تا یک هفته یا بیشتر طول بکشد.
- ناراحتی در پشت یا درد کمر. ممکن است بعد از انجام پونکسیون کمری درد یا احساس لرزش در قسمت تحتانی کمر احساس کنید. درد ممکن است تا قسمت تحتانی پاها ادامه یابد.
- خون ریزی. خونریزی ممکن است در نزدیکی محل سوراخ و یا به ندرت در فضای اپیدورال رخ دهد.
- فتق مغزی. افزایش فشار در جمجمه (داخل جمجمه)، به دلیل تومور مغزی یا ضایعه دیگر اشغال کننده فضا، میتواند پس از برداشتن نمونهای از مایع مغزی نخاعی منجر به فشرده سازی ساقه مغز شود.
سینی اسکن یا MRI قبل از پونکسیون کمری تا مشخص شود شواهدی از ضایعه اشغال کننده فضا وجود دارد که منجر به افزایش فشار داخل جمجمه شود یا خیر. این عارضه نادر و ناشایع است.
چگونه آماده باشیم؟
قبل از آزمایش LP، پزشک در مورد سوابق پزشکی شما سؤال میکند، یک معاینه جسمی انجام میدهد و آزمایش خون تجویز میکند تا بررسی کند آیا اختلال خونریزی یا لخته شدن وجود دارد یا خیر. پزشک شما ممکن است برای بررسی وجود تورم غیرطبیعی در مغز یا اطراف سیتیاسکن یا MRI توصیه کند.
مواد غذایی و داروها
پزشک در مورد مواد غذایی، نوشیدنی ها و داروها دستورالعمل خاصی به شما میدهد. احتمالاً از شما خواسته میشود که بعد از نیمه شب قبل از انجام LP چیزی نخورید و ننوشید.
در صورت مصرف داروهای رقیقکننده خون یا سایر داروهای ضدانعقاد خون، به پزشک خود بگویید. داروهایی شامل وارفارین، کلوپیدوگرل و برخی از داروهای تسکین دهنده بدون نسخه مانند آسپرین، ایبوپروفن یا ناپروکسن سدیم. همچنین اگر به هرگونه دارویی مانند داروهای بیحس کننده (بیحسی موضعی) حساسیت دارید، به پزشک خود بگویید.
آنچه میشود انتظار داشت
آزمایش LP معمولاً در یک مرکز سرپایی یا بیمارستان انجام میشود. پزشک در مورد خطرات احتمالی و هرگونه ناراحتی که ممکن است در طول عمل احساس کنید با شما صحبت خواهد کرد.
اگر مراجعه کننده برای آزمایش LP کودک باشد، معمولاً به والدین اجازه داده میشود که در اتاق بمانند. در مورد اینکه آیا این حضور امکانپذیر است با پزشک فرزند خود صحبت کنید.
قبل از عمل
از شما خواسته میشود تا لباس بیمارستان را بپوشید. چند موقعیت ممکن برای این آزمون وجود دارد. معمولاً به پهلو دراز کشیده و پاها را از قسمت زانو به سمت قفسه سینه جمع میکنید، یا روی یک سطح پایدار مینشینید و به جلو خم میشوید و سرتان را به سطح تکیه میدهید. این مواضع پشت شما را خم کرده و فضای بین مهرههای شما را گستردهتر میکند و باعث میشود پزشک شما سوزن را راحتتر وارد کند.
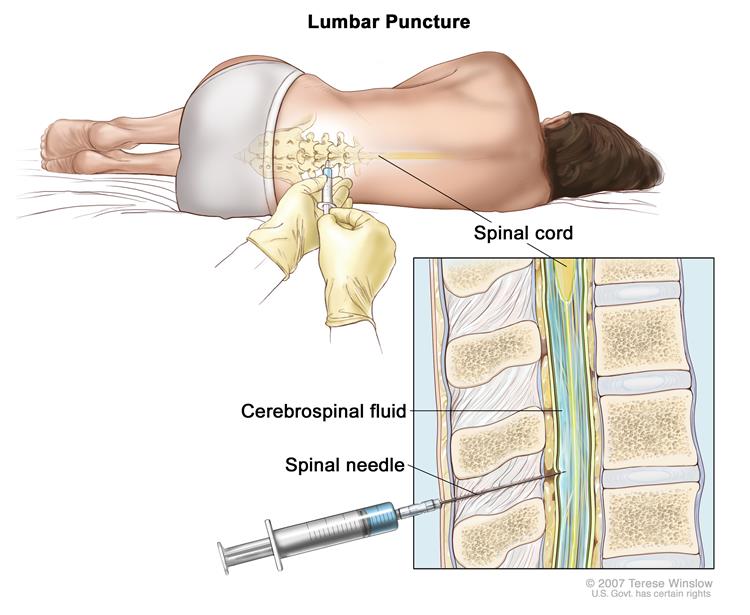
برای کودک شیرخوار یا خردسال، شخصی طی عمل lp کودک را در موقعیت خود نگه میدارد.
پشت شما با صابون ضدعفونی یا ید شسته شده و با یک ورق استریل پوشانده میشود.
در طول عمل
- قبل از وارد شدن سوزن، بیحس کننده موضعی به قسمت تحتانی کمر شما تزریق میشود تا محل سوراخ بیحس شود. بیحسی موضعی به محض تزریق ایجاد میشود.
- یک سوزن توخالی و نازک بین دو مهره تحتانی (ناحیه کمری)، از طریق غشای نخاعی (دورا) و داخل کانال نخاعی وارد میشود. ممکن است در طول این بخش از عمل فشار کمر را احساس کنید.
- پس از وارد شدن سوزن، ممکن است از شما بخواهند تا موقعیت خود را کمی تغییر دهید.
- فشار مایع مغزی نخاعی اندازهگیری میشود، مقدار کمی از مایعات خارج میشود و فشار دوباره اندازهگیری میشود. در صورت نیاز دارو یا مادهای تزریق میشود.
- سوزن برداشته میشود، و محل سوراخ با یک باند پوشانده میشود.
عمل lp معمولاً حدود ۴۵ دقیقه طول میکشد. پزشک شما ممکن است بعد از عمل توصیه کند تا مدتی دراز بکشید.
بعضی اوقات، ممکن است از سونوگرافی به عنوان راهنما در طی عمل روی نوزادان و کودکان خردسال استفاده شود. سونوگرافی می تواند به جلوگیری از فروکردن بیش از حد سوزن کمک کند.
بعد از عمل
- برنامه ریزی برای استراحت داشته باشید. در روز در فعالیتهای شدید شرکت نکنید. اگر شغل شما نیازی به فعالیت جسمی ندارد، میتوانید به سر کار برگردید. در صورت سؤال در مورد فعالیتهای خود با پزشک خود صحبت کنید.
- یک داروی ضد درد بخورید. یک داروی تسکیندهنده بدون نسخه که حاوی استامینوفن است میتواند به کاهش سردرد یا کمردرد کمک کند.
نتایج
نمونه های مایع نخاعی جهت تجزیه و تحلیل به آزمایشگاه ارسال میشوند. تکنسینهای آزمایشگاه هنگام بررسی مایعات نخاعی، مواردی را بررسی میکنند، از جمله:
- ظاهر عمومی. مایع نخاعی به طور معمول شفاف و بی رنگ است. اگر رنگ کدر، زرد یا صورتی باشد، ممکن است خونریزی غیرطبیعی وجود داسته باشد. مایع نخاعی که سبز است ممکن است نشان دهنده عفونت یا وجود بیلیروبین باشد.
- پروتئین (پروتئین کل و وجود برخی پروتئینها). افزایش سطح پروتئین کل – بیشتر از ۴۵ میلیگرم در هر میلیلیتر (میلیگرم\دسیلیتر) – ممکن است نشاندهنده عفونت یا یک بیماری التهابی دیگر باشد.
- گلبولهای سفید خون. مایعات نخاعی به طور معمول حاوی ۵ لکوسیت تک هستهای (گلبولهای سفید) در هر میکرولیتر است. افزایش تعداد ممکن است نشان دهنده عفونت باشد.
- شکر (گلوکز). سطح گلوکز پایین در مایع نخاعی ممکن است نشاندهنده عفونت یا بیماری دیگر باشد.
- میکروارگانیسمها. وجود باکتریها، ویروسها، قارچها یا سایر میکروارگانیسمها میتواند نشاندهنده عفونت باشد.
- سلولهای سرطانی. وجود سلولهای غیرطبیعی در مایع نخاعی – مانند تومور یا سلولهای خونی نابالغ – میتواند نشانگر انواع خاصی از سرطان باشد.
نتایج آزمایشگاه با اطلاعات به دست آمده در طول آزمایش، مانند فشار مایع نخاعی، ترکیب میشود تا به تشخیص احتمالی کمک کند.
ارائه دهنده خدمات درمانی شما به طور کلی در طی چند روز نتایج را به شما میدهد، اما ممکن است زمان بیشتری طول بکشد.
سؤالاتی را که میخواهید از پزشک خود بپرسید، بنویسید. در طول بازدید پزشکتان از سؤال کردن دریغ نکنید. سؤالاتی که ممکن است بخواهید بپرسید عبارتند از:
- براساس نتایج، مراحل بعدی من چیست؟
- در صورت وجود، چه پیگیریهایی را باید انتظار داشته باشم؟
- آیا عواملی وجود دارد که ممکن است نتایج این آزمون را تحت تأثیر قرار داده و بنابراین ممکن است نتایج را تغییر داده باشند؟
- آیا نیاز به تکرار آزمایش LP دارم؟
منبع: